子宮頸がんの早期発見のために
若年層に多い子宮頸がん
子宮頸がんにかかる人は年間約11,000人、亡くなる人は、年間約2,800人です。
20代の女性のがんの過半数は子宮頸がんです。20歳代後半から40歳前後まで増加した後緩やかに減少して、70歳ごろ再び増加します。近年、罹患率、死亡率ともに若年層で増加傾向にあります。
![年齢階級別がん罹患率[子宮頸部 2014年]](/kenko/files/images/cervical_01_1.png)
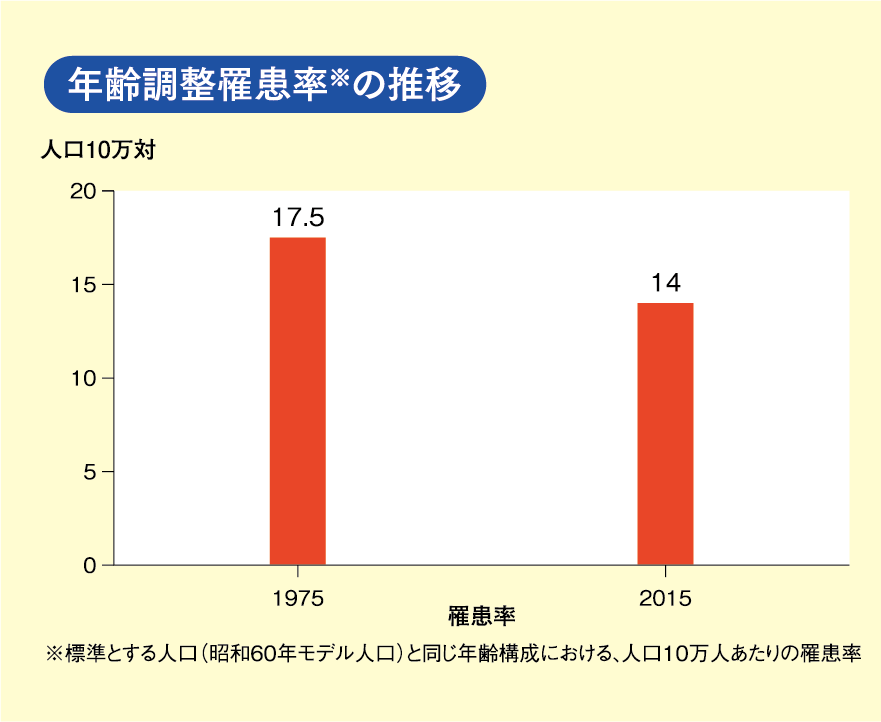
資料:国立研究開発法人国立がん研究センターがん対策情報センター
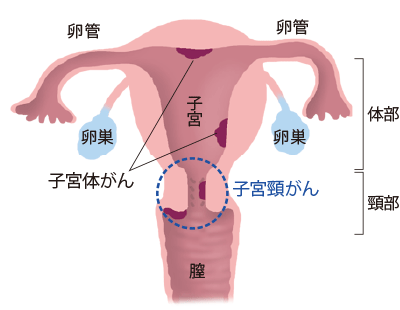
子宮頸がんの発生部位
子宮頸がん:
子宮の入り口に発生します。前がん病変の状態で発見できれば、子宮の温存が可能です。
子宮体がん:
子宮の奥に発生します。40歳以降から増加します。閉経後の不正出血が診断のきっかけとなることが多いです。
子宮頸がんのリスク要因
HPV(ヒト・パピローマ・ウイルス)による慢性感染が子宮頸がんの原因です。このウイルスは性交により感染し、女性の約80%以上が一度は感染します。ほとんど1~2年で自然治癒しますが、1割前後の人が慢性化します。その中で1年に2%程度の人から前がん病変(CIN)が発生します。CINは1~3に分類され、CIN3になると治療の対象になります。
子宮頸がんの症状
初期の子宮頸がんでは、全く症状がないことがふつうです。がんが進行すると、
- 月経でない時の出血
- 性行為の際の出血
- 普段と違うおりものの増加
- 月経の量の増加と期間の延長
などの症状があります。
子宮頸がん検診は非常に有効
検診を受けることで、進行がんを防ぎ、死亡を減らすことが証明されています。また、早期発見で、子宮を温存した治療が可能となります。
20歳以上の女性は、2年に1回、子宮頸がん検診を受けましょう。
子宮頸がん検診方法
子宮頸がん検診の方法として、“効果がある”のは、「医師採取細胞診」と「HPV検査」です。
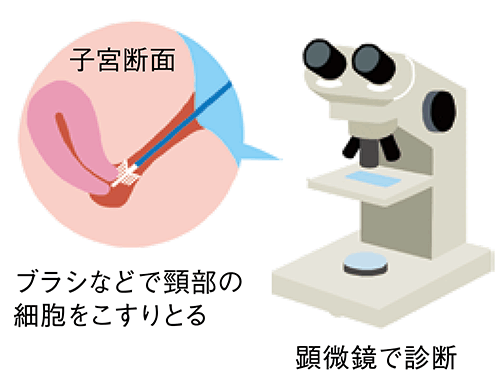
細胞診は、子宮頸部の表面からブラシなどでこすりとった細胞を顕微鏡で調べます。がん細胞の有無やがん細胞の種類がわかります。
自分で採取する細胞診検査は、適切に細胞が採取できるのは1割にすぎません。必ず医師採取の細胞診にしましょう。
子宮頸がん検診の精密検査
検診で精密検査が必要となった場合、多くは半年に1回程度の経過観察が必要になります。子宮頸がんでは、すぐに治療が必要ながんが見つかることは少なく、前がん病変の状態で見つかります。
前がん病変の多くは進行せず、一部は自然治癒するので、あわてて治療せず経過をみます。
子宮頸がん/前がん病変の治療
子宮頸がんの治療は、手術(外科治療)が中心で、ほとんどの場合子宮は残すことができません。その他放射線治療、化学療法(抗がん剤による治療)があります。がんの病期(ステージ)や年齢、合併症の有無など、患者さんのそれぞれの症状に応じて選択されます。前がん病変のうち、CIN3は治療の対象になります。円錐切除という簡易な手術で子宮頸部の粘膜だけを切除する治療で、その後の妊娠・出産が可能です。

20歳以上の女性は、2年に1回、子宮頸がん検診を受けましょう。
子宮頸がんの発生原因と言われているHPV(ヒト・パピローマ・ウイルス)は、ほとんどの女性が感染します。早い人は10代で感染し、20代前半で前がん病変が発生します。前がん病変の状態であれば、子宮を残して将来出産も可能ですが、ひとたびがんに進んでしまうと、子宮を残すことはほとんどできません。後悔のないように20歳から2年に1回子宮頸がん検診を受けましょう。
指導:国立研究開発法人国立がん研究センター 社会と健康研究センター検診研究部 部長 中山 富雄 先生
